Individuelle Arthrosetherapie
Die Arthrose ist eine entzündliche Erkrankung der Gelenke, die durch den Verlust der Knorpelschicht verursacht wird. Sie ist eine typische Alterserscheinung, kann aber auch bei jungen Menschen auftreten. Dazu tragen verschiedene Risikofaktoren wie Gelenkfehlstellung, Übergewicht, übermäßige Gelenkbelastungen durch Beruf und Sport sowie Verletzungen bei. Aber auch Inaktivität und Ruhigstellung von Gelenken können Arthrose begünstigen. Entzündliche Gelenkerkrankungen wie Rheuma oder Gicht beschleunigen diesen Prozess. Grundsätzlich können alle Gelenke von arthrotischen Veränderungen betroffen werden. Dabei bauen sich Gelenkknorpel und –knochen unwiederbringlich ab, denn neuer Knorpel kann vom Körper nicht gebildet werden. Die Folgen sind Schmerzen, Schwellungen und Bewegungseinschränkungen. Ein frühes Symptom ist der sogenannten Anlaufschmerz: Steifigkeit und Beschwerden, wenn das Gelenk nach einer Ruhephase in Bewegung gesetzt wird. Auch Ermüdungsschmerzen bei zu langer oder ungünstiger Belastung sind typisch. Zur Diagnostik einer Arthrose gehört neben einer orthopädischen Untersuchung in der Regel eine Röntgenaufnahme des betroffenen Gelenkes. Zur Behandlung gehören neben einer „gelenkfreundlichen“ Lebensweise mit Gewichtsoptimierung, Ernährungsumstellung und regelmäßiger Bewegung je nach Stadium der Erkrankung auch medikamentöse und operative Verfahren. Um Schmerz und Funktionseinschränkung erfolgreich zu bekämpfen, bietet sich oft die Behandlung mit einem Hyaluronsäurepräparat in Spritzenform an. Sie ist als natürliche Substanz in der Gelenkflüssigkeit enthalten und sorgt dort als Schmiermittel und Stoßdämpfer für reibungslose Bewegungsfähigkeit. Bei Arthrose ist die Hyaluronsäure nicht mehr in ausreichender Menge und Konsistenz vorhanden. Der noch vorhandene Knorpel kann durch das Spritzen von Hyaluronsäure in das betroffene Gelenk entlastet und geschützt werden. So werden Schmerzen gelindert, Entzündungsprozesse gehemmt und das Fortschreiten der Arthrose verlangsamt. Die körpereigene Produktion von Hyaluronsäure wird wieder angeregt und sorgt für einen längerfristigen Effekt der Behandlung. Aus der Sportmedizin kommt der Einsatz von Eigenblut in Form von Autologem Conditionierten Plasma (ACP). Auch bei Verschleißveränderungen wird hier das Potential körpereigener Wachstumsfaktoren genutzt. Eine rechtzeitige stadiengerechte Arthrosetherapie kann das Fortschreiten der Beschwerden wirkungsvoll verhindern. Soll eine Arthrosebehandlung aber erfolgreich sein, so sind immer auch Motivation und Engagement des Patienten entscheidend.Osteologie
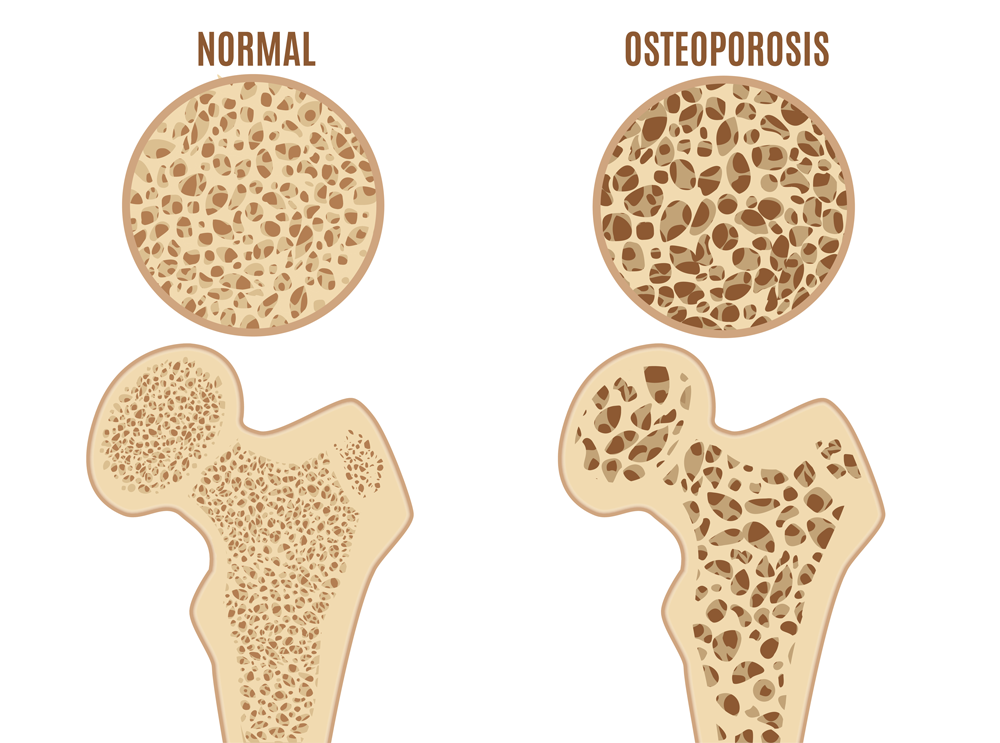
Die Osteologie ist ein Fachgebiet der Medizin, welches sich mit dem Aufbau des Knochens, dem Knochenstoffwechsel, möglichen Erkrankungen des Skeletts, aber auch dem Zusammenspiel von Knochen, Muskeln und Nerven beschäftigt. Wichtigstes Krankheitsbild ist die Osteoporose. Hier finden Sie in unserem Praxiszentrum kompetente Ansprechpartner für umfassende Diagnostik und zeitgemäße Therapie.
Wir bieten entsprechend den Leitlinien der Fachgesellschaft DVO neben spezialisierten Laboruntersuchungen die Knochendichtemessung nach dem strahlungsarmen DEXA-Verfahren an. Die Therapie der Osteoporose ist Gegenstand intensiver Forschung. Hier sind in den letzten Jahrzehnten große Fortschritte durch innovative Medikamente erzielt worden.
Wir bieten entsprechend den Leitlinien der Fachgesellschaft DVO neben spezialisierten Laboruntersuchungen die Knochendichtemessung nach dem strahlungsarmen DEXA-Verfahren an. Die Therapie der Osteoporose ist Gegenstand intensiver Forschung. Hier sind in den letzten Jahrzehnten große Fortschritte durch innovative Medikamente erzielt worden.
Rheumaorthopädie
Die Rheumaorthopädie beschäftigt sich mit der Behandlung von Auswirkungen rheumatischer Erkrankungen auf den Bewegungsapparat, also auf Muskeln, Knochen, Knorpel und Sehnen. Sie umfasst sowohl die großen Gelenke wie Schulter, Knie und Hüfte, als auch die kleinen Gelenke der Hände und Füße. Ziel ist es zunächst, in Kooperation mit internistischen Rheumatologen, die Krankheitsaktivität zu bremsen, um langfristige Schäden am Bewegungsapparat zu minimieren. Dazu gehören neben einer zeitgemäßen medikamentösen Basistherapie die physio- und ergotherapeutische Betreuung und die Versorgung mit anderen Heil- und Hilfsmitteln.
Die operativen Maßnahmen werden nach ihrer Zielsetzung unterschieden in vorbeugende Eingriffe zur Verhinderung der lokalen Zerstörung und in wiederherstellende Eingriffe bei eingetretener Beeinträchtigung. Durch die Entfernung von aggressiver, rheumatisch entzündlich veränderter Schleimhaut wird ein Fortschreiten der lokalen Zerstörung an Gelenken und Sehnen verhindert. Derartige Operationen sind vielfach nur bei frühen Stadien der Erkrankung möglich.
Schwere Zerstörungen werden möglichst korrigiert, z. B. durch gelenk- und sehnenwiederherstellende Eingriffe wie den Ersatz eines Gelenkes durch ein Kunstgelenk oder der Wiederherstellung der Greiffunktion der Hand durch Sehnenersatz.
Ansprechpartner für rheumaorthopädische Fragestellungen ist Dipl. med. Jens Paulig.
Manuelle Therapie
Beschwerden des Bewegungsapparates sind oft nicht auf strukturelle Störungen allein zurückzuführen, sondern haben ihre Ursache in Funktionsstörungen eines Bewegungssegmentes, sogenannten Blockierungen. Ein typisches Beispiel ist der „Hexenschuss“. Diese Blockierungen können mit manualmedizinischen Verfahren erkannt und behandelt werden.

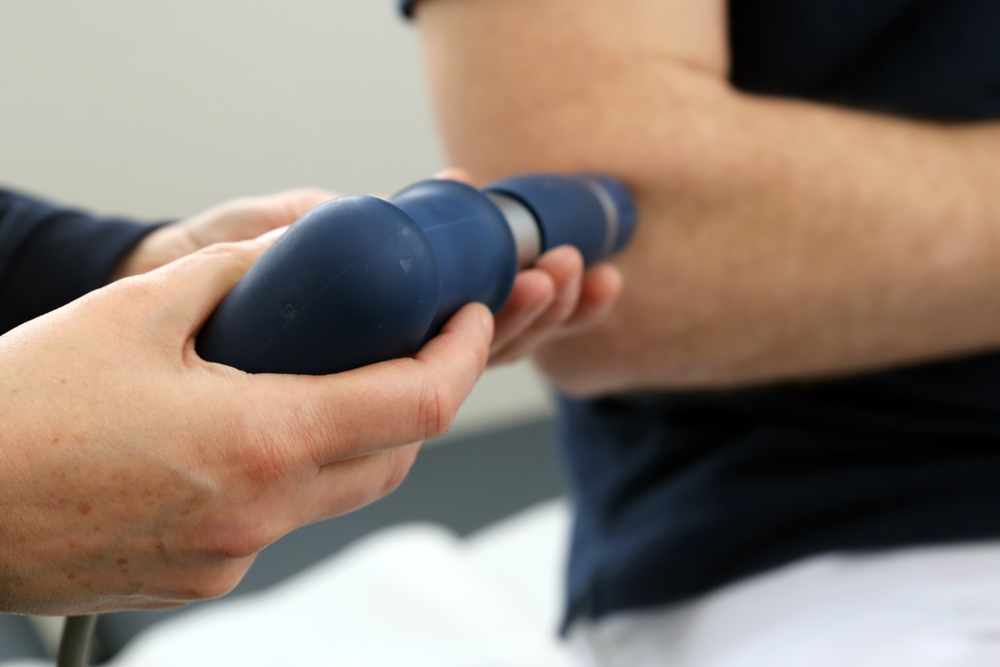
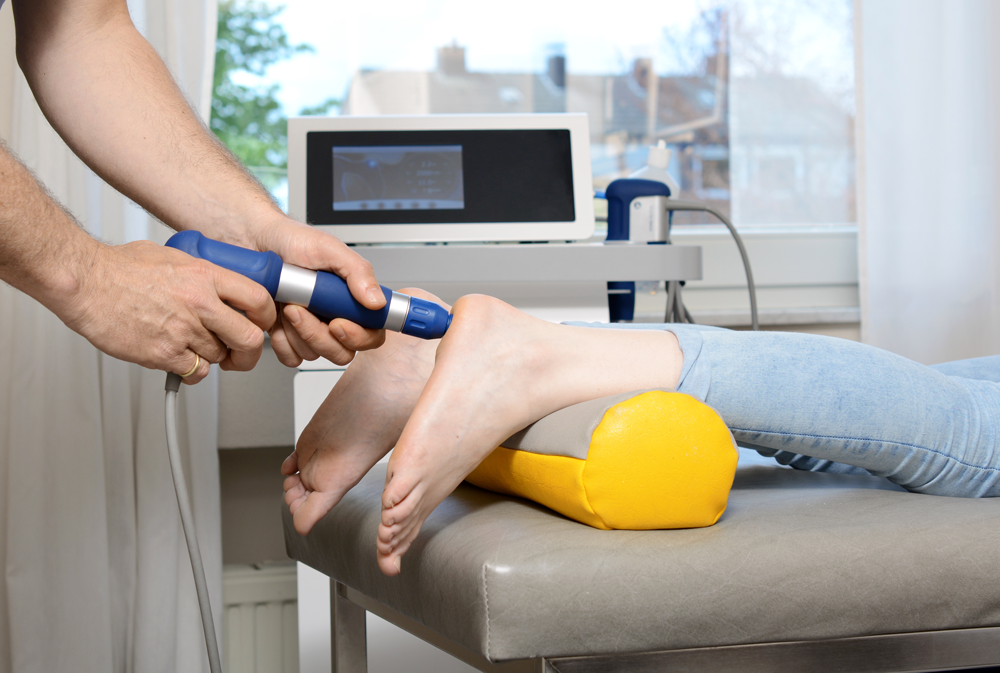
Stoßwellentherapie
Die Extrakorporale Stoßwellentherapie (ESWT) ist ein nicht-operatives Verfahren. Außerhalb des Körpers (= extrakorporal) erzeugte Druckwellen dringen in den Körper ein, wo sie verschiedene Wirkungen entfalten. Die ESWT arbeitet mit Druckimpulsen, den so genannten Stoßwellen. Sie werden zum Beispiel von Geräten mit piezoelektrischen Elementen erzeugt. Dort rufen bestimmte Quarzkristalle unter Strom mechanische Schwingungen hervor. Diese Stoßwellen breiten sich besonders gut in wasserhaltiger Umgebung aus. Dazu zählt auch der menschliche Körper. Treffen die Stoßwellen auf einen Festkörper mit deutlich höherer Dichte als das Körpergewebe, werden sie reflektiert. Dabei nimmt der Festkörper Energie auf, und an der Grenzfläche von Gewebe und Festkörper entstehen Zug- und Druckkräfte. Diesen Effekt nutzte man seit Anfang der 1990er Jahre zunächst zur Zertrümmerung von Nierensteinen.
Bei der fokussierten ESWT bündelt man mehrere Stoßwellen auf den Zielbereich. So sind sie in der Lage, einen Festkörper zu zerrütten, also zum Beispiel einen Nierenstein. Ähnlich wie bei den Nierensteinen können mit der fokussierten ESWT aber auch überschießende Verkalkungen abgetragen werden – zum Beispiel an Sehnenansätzen.Welche weiteren Mechanismen die Wirkung der ESWT bei Muskeln, Sehnen und Knochen beeinflussen, ist noch Gegenstand der aktuellen Forschung. Wissenschaftler gehen davon aus, dass die Stoßwellen im Zielgewebe auch Nervenzellen aktivieren und körpereigene Botenstoffe freisetzen, welche Reparaturprozesse in Gang bringen und die Durchblutung fördern.
Im Orthopädischen Praxiszentrum Thiemstrasse setzen wir die ESWT bei Sehnenerkrankungen wie der Achillodynie, einer schmerzhaften Erkrankung der Achillessehne, und dem so genannten Tennisellenbogen ein. Der Fersensporn und die „Kalkschulter“ sind ebenfalls bevorzugte Einsatzgebiete. Aber auch bei Schmerzen und Funktionsstörungen der Muskulatur zeigt die ESWT lindernde Wirkungen. Dazu zählen Verspannungen, Verhärtungen, Verkürzungen, Krämpfe und Zerrungen. Die ESWT ist ein Verfahren, bei dem relativ wenige Nebenwirkungen und Komplikationen zu befürchten sind. Bei allen Einsatzgebieten können Schmerzen während der Behandlung auftreten.
Selten kommt es zu winzigen Hauteinblutungen (Petechien), gelegentlich auch zu kleinen Blutergüssen (Hämatomen). Diese sind bei Anwendungen am Bewegungsapparat sehr selten und bedürfen in aller Regel keiner weiteren Therapie . In der Schwangerschaft, bei akuten Infektionen und Störungen der Blutgerinnung wird eine ESWT nicht empfohlen. Die ESWT wird nur bei ausgewählten orthopädischen Krankheitsbildern (Fersensporn) von den gesetzlichen Krankenkassen übernommen und kann daher in unserem Praxiszentrum nur als privatärztliche Leistung angeboten werden.
Eigenblut-Therapie mit Autologem Conditionierten Plasma (ACP)
Bei einer wachsenden Zahl an orthopädischen Behandlungen (z. B. Sehnen- und Bandverletzungen, Muskelfaserrisse, Arthrose) finden Eigenblutprodukte zunehmendes Interesse. Besonders der erfolgreiche Einsatz im Leistungssport hat für zunehmendes Interesse gesorgt. Bei dieser Art der Therapie unterstützen körpereigene Wirkstoffe, die sogenannten Wachstumsfaktoren, die Heilung.
Dafür wird eine kleine Menge Blut aus der Armvene entnommen. In einem zweiten Schritt wird mittels einer Zentrifuge das ACP von den restlichen Blutbestandteilen abgetrennt. Nun kann das ACP als transparenter Überstand abgenommen und konditioniert werden. Das gewonnene Präparat wird nun in das Gelenk oder an die verletzte Struktur injiziert. Ein spezielles Spritzensystem bietet eine höchstmögliche Sicherheit gegenüber Kontaminationen.

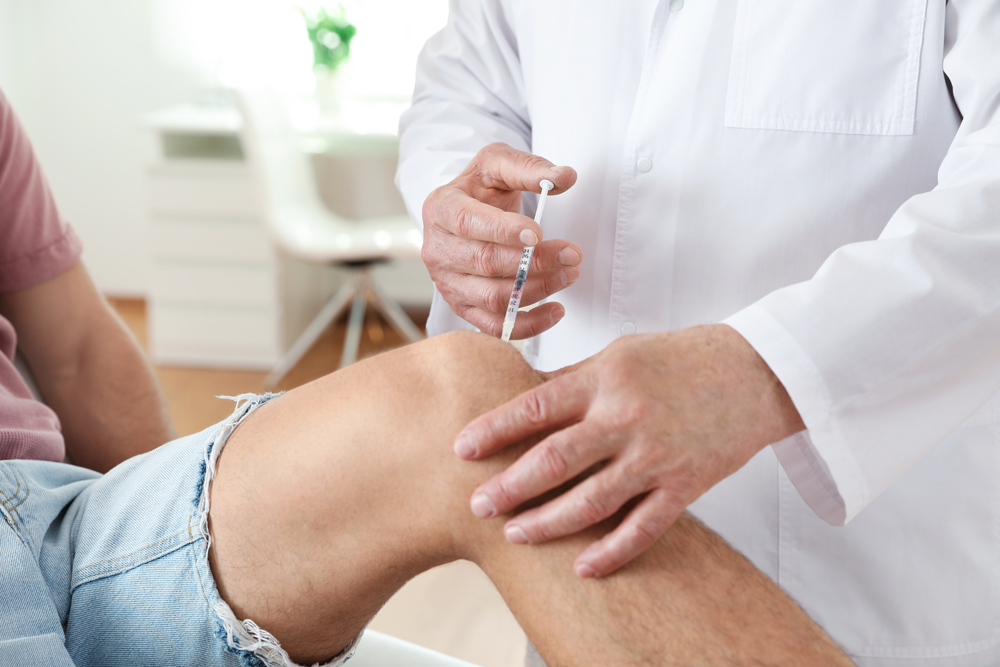
Injektionstherapie („Spritzenbehandlung“)
Eine sehr effektive Methode, um Medikamente ohne wesentliche Auswirkungen auf den übrigen Körper am Ort der Erkrankung einzusetzen, ist die Injektionstherapie. Dabei werden örtliche Betäubungsmittel („Lokalanästhetika“, z.B. Lidocain, Procain) oft in Kombination mit entzündungshemmenden Mitteln (Corticosteroiden) gespritzt. Ziel ist hier eine örtliche Schmerzunterdrückung, eine reflektorische Änderung des Stoffwechsels und eine Entzündungshemmung. Es gibt viele verschiedene Injektionstechniken, die in unterschiedlicher Weise wirken, z.B. neuraltherapeutische Verfahren, Nervenwurzelblockaden oder intraartikuläre (Gelenk-) Injektionen. An Gelenken können auch Medikamente zum Einsatz kommen, die den Knorpelstoffwechsel beeinflussen und damit dem Verschleiß entgegenwirken (Chondroprotektiva, z.B. Hyaluronsäure).
Grundsätzlich gilt zu beachten, daß bei allen Injektionsverfahren ein gewisses Infektionsrisiko besteht! Wir sind um größtmögliche Sterilität bemüht, um Infektionen vorzubeugen. Sollten sich dennoch nach einer Spritze Entzündungszeichen zeigen (Rötung, Schwellung, starke Schmerzen, Bewegungseinschränkung), suchen Sie bitte sofort unser Praxiszentrum oder außerhalb der Sprechzeiten die Notaufnahme auf!
Rückenschmerzen werden oft durch Verschleißveränderungen an Bandscheiben und Wirbelgelenken verursacht und können mit gezielten Injektionen an diese Orte wirksam behandelt werden.
Eine Voraussetzung ist die sichere Identifizierung der anatomischen Strukturen, die therapiert werden sollen. Üblicherweise werden dazu Röntgen- oder CT-Kontrollen durchgeführt. Es gibt aber eine strahlungsfreie und weit weniger aufwendige Alternative: wir bieten Ihnen sonografisch gestützte Infiltrationen der Nervenwurzeln (sog. PRT) und der kleinen Wirbelgelenke („Facetteninfiltration“). Dabei werden die Strukturen der Wirbelsäule mit unserem hochauflösenden Ultraschallgerät identifiziert und die Spritze kann so sicher platziert werden.
Wenn Sie blutverdünnende Medikamente einnehmen, kommen bestimmte Spritzenverfahren für Sie nicht in Frage. Bitte informieren Sie uns daher über die Einnahme solcher Medikamente (Falithrom, Marcumar, Pradaxa, …)!

Akupunktur
Die Akupunktur ist eine bewährte Behandlungsmethode aus der traditionellen chinesischen Medizin. Durch das Setzen sehr feiner Nadeln an bestimmten Punkten des Körpers werden körpereigene Regulationsmechanismen aktiviert. Dadurch können Schmerzen gelindert, Verspannungen gelöst und Heilungsprozesse unterstützt werden.
In der orthopädischen Behandlung wird Akupunktur häufig bei Beschwerden des Bewegungsapparates eingesetzt, zum Beispiel bei Rücken-, Gelenk- oder Nackenschmerzen sowie bei chronischen Schmerzsyndromen. Die Therapie ist in der Regel gut verträglich und kann eine sinnvolle Ergänzung zu anderen konservativen Behandlungsmethoden darstellen.
Physiotherapie
Die Physiotherapie stellt eine weitere wichtige Säule der konservativen Behandlung dar. Im Rahmen der Physiotherapie kommen viele unterschiedliche Verfahren und Techniken zum Einsatz, die auf Ihr Krankheitsbild abgestimmt werden. Sie erhalten von uns ein Heilmittelrezept, mit dem Sie eine physiotherapeutische Praxis Ihrer Wahl aufsuchen können.
Krankengymnastische Konzepte verbessern die Beweglichkeit, gleichen koordinative und muskuläre Defizite aus oder trainieren Funktionsabläufe. Manualtherapeutische und osteopathische Verfahren lösen Blockierungen und reflektorische Störungen.Wärme entspannt die Muskulatur und beeinflusst den Stoffwechsel. Sie wird z.B. durch Packungen oder elektrotherapeutische Verfahren erzeugt. Elektrotherapie beeinflusst auf verschiedenen Wegen die Schmerzleitung.
In enger Zusammenarbeit mit Sport- und Physiotherapeuten entwickeln wir ein maßgeschneidertes Trainingsprogramm für verschiedene Krankheitsbilder, das für Sie individuell angepasst die Grundlage zur muskulären Rehabilitation bildet. Dabei werden Verkürzungen ausgeglichen, abgeschwächte Muskelgruppen identifiziert und gezielt trainiert und Bewegungseinschränkungen bearbeitet. Ihre Mitarbeit und Motivation ist die Grundlage zum Erfolg.

Medikamentöse Therapie
Um eine schnelle und effektive Beschwerdelinderung zu erreichen und einer Chronifizierung des Schmerzes entgegenzuwirken, ist eine medikamentöse Therapie oft unumgänglich. Für einige Erkrankungen (z.B. Osteoporose) ist die regelmäßige Medikamenteneinnahme das erfolgversprechendste Verfahren. Sprechen Sie mit uns über Ihre Bedenken gegenüber Tabletten, damit wir nicht unnötig Dinge verordnen, die Sie als Patient dann nicht einnehmen. Nicht alle Medikamente, die sinnvoll und notwendig sind, werden von den gesetzlichen Krankenkassen bezahlt!
Folgende Medikamentengruppen werden in unserem Praxiszentrum häufig angewandt:
- Analgetika (Schmerz- und entzündungshemmende Medikamente)
- Muskelrelaxantien (muskelentspannende Medikamente)
- Corticosteroide (stark entzündungshemmende Medikamente)
- Osteologika (den Knochenstoffwechsel beeinflussende Medikamente)
- Chondroprotektiva (den Knorpelstoffwechsel beeinflussende Medikamente)
- Sonstige Medikamente (Neuroleptika, Vitamine, Mineralstoffe,…)
